Niedobór magnezu – objawy, diagnostyka i bezpieczna suplementacja
Niedobór magnezu należy dziś do często spotykanych zaburzeń gospodarki mineralnej. Przewlekły stres, uboga w ten składnik dieta, częste sięganie po kawę i leki zaburzające jego wchłanianie sprawiają, że coraz więcej osób odczuwa objawy, które trudno jednoznacznie powiązać z jednym narządem. Drżenie powiek, kołatania serca, skurcze mięśni czy zaburzenia snu to tylko część konsekwencji hipomagnezemii. W artykule wyjaśniamy, jak rozpoznać niedobór, kiedy zgłosić się do internisty, a w jakich sytuacjach konsultacja z neurologiem lub kardiologiem może być konieczna, oraz jak bezpiecznie suplementować magnez.
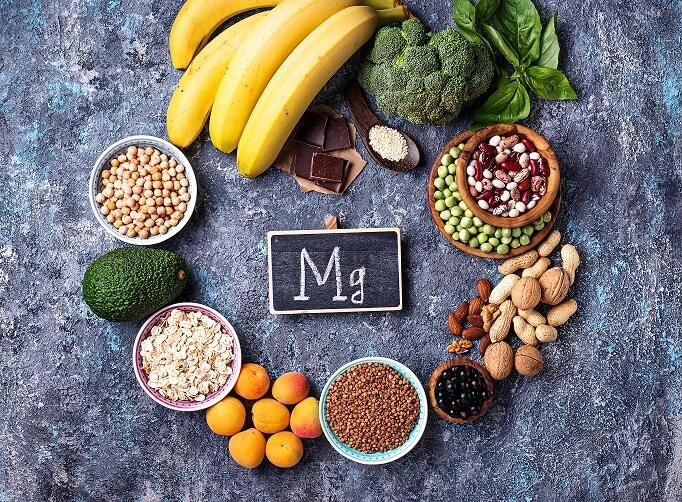
Spis treści
Z tego artykułu dowiesz się:
- jakie są najczęstsze objawy niedoboru magnezu i dlaczego łatwo je pomylić z innymi schorzeniami;
- jakie badania pomagają ocenić poziom magnezu i kiedy wynik „w normie” wcale nie oznacza braku problemu;
- jak wygląda rozsądna, bezpieczna suplementacja i kiedy konieczna jest wizyta u internisty, neurologa lub kardiologa.
Rola magnezu i przyczyny jego niedoboru
Magnez uczestniczy w setkach reakcji metabolicznych, regulując pracę mięśni, układu nerwowego oraz serca. Jest niezbędny do produkcji energii, stabilizacji błon komórkowych i prawidłowego metabolizmu glukozy. Jego niedobór rzadko pojawia się nagle – zwykle rozwija się stopniowo, gdy dieta jest uboga w produkty naturalnie bogate w ten pierwiastek, a organizm narażony jest na przewlekły stres lub zwiększone wydalanie magnezu.
Do najważniejszych przyczyn hipomagnezemii należą nie tylko nieprawidłowe nawyki żywieniowe, lecz także przewlekłe stosowanie inhibitorów pompy protonowej, niektórych antybiotyków, leków moczopędnych czy środków przeczyszczających. W grupie zwiększonego ryzyka znajdują się również osoby z chorobami przewodu pokarmowego prowadzącymi do zaburzeń wchłaniania, sportowcy i osoby intensywnie trenujące oraz pacjenci z cukrzycą czy insulinoopornością.
Zobacz też: Co to jest insulinooporność? Leczenie, dieta – Grupa LUX MED
Objawy niedoboru magnezu – jak je rozpoznać?
Pierwsze sygnały często są tak niespecyficzne, że wiele osób ignoruje je przez tygodnie lub miesiące. Najczęściej pojawia się zwiększona drażliwość, obniżony nastrój, trudności z koncentracją i uczucie przewlekłego zmęczenia, którego nie poprawia nawet długi sen. Z czasem dolegliwości zaczynają dotykać układu nerwowego i mięśni.
Osoby z niedoborem magnezu skarżą się na drżenie powiek, tiki mięśniowe, skurcze łydek oraz uczucie mrowienia lub drętwienia, które niekiedy przypomina początkowe symptomy tężyczki. Mogą pojawiać się także zaburzenia snu, częste wybudzenia oraz zwiększona wrażliwość na stres. Internista może podejrzewać niedobór szczególnie u pacjentów zgłaszających wielonarządowe, trudne do uchwycenia objawy.
Z punktu widzenia układu sercowo-naczyniowego hipomagnezemia może prowadzić do kołatań serca, większej podatności na zaburzenia rytmu oraz sprzyjać rozwojowi nadciśnienia tętniczego. W takim przypadku wskazana jest konsultacja kardiologiczna, ponieważ podobne symptomy mogą wynikać także z innych schorzeń serca i nie wolno ich bagatelizować. Jeśli dominują drżenia mięśni, parestezje czy objawy sugerujące tężyczkę, właściwym specjalistą staje się neurolog
Kto jest najbardziej narażony?
Najbardziej narażone na niedobór magnezu są osoby stosujące restrykcyjne diety, pacjenci ze schorzeniami jelit, kobiety w ciąży, seniorzy oraz ludzie żyjący w chronicznym stresie. Wiele osób nie zdaje sobie sprawy, że regularne spożywanie dużych ilości kawy, alkoholu lub intensywny wysiłek fizyczny może zwiększać utratę magnezu.
W praktyce klinicznej często spotyka się przypadki pacjentów, którzy – mimo prawidłowego wyniku magnezu w surowicy – wykazują objawy typowe dla jego niedoboru. Wynika to z faktu, że tylko niewielka część magnezu znajduje się we krwi, a poziom wewnątrz komórek może być znacząco obniżony.
Diagnostyka niedoboru magnezu – jakie badania mają sens?
Najczęściej wykonywanym badaniem jest oznaczenie magnezu w surowicy. Choć jest ono przydatne, ma pewne ograniczenia, ponieważ duża część puli magnezu znajduje się wewnątrzkomórkowo. Dlatego u pacjentów z objawami niedoboru wynik bywa prawidłowy, a mimo to układ nerwowy i mięśniowy wyraźnie sygnalizują zaburzenia równowagi elektrolitowej.
Czasami w diagnostyce stosuje się również oznaczenie magnezu w erytrocytach, leukocytach lub mięśniach (jako ocena stężenia wewnątrzkomórkowego) oraz ocenę wydalania magnezu (test retencji magnezu) w moczu. Tego typu badania nie są rutynowe, są mało dostępne i wykonywane bardzo rzadko, zwykle tylko w warunkach szpitalnych, ale bywają pomocne, gdy potrzebna jest bardzo dokładna ocena stanu gospodarki magnezowej, szczególnie u pacjentów z chorobami nerek lub zaburzeniami wchłaniania. Lekarz pierwszego kontaktu decyduje o zakresie diagnostyki w zależności od objawów. Jeśli w grę wchodzą zaburzenia rytmu serca czy podejrzenie tężyczki, kieruje pacjenta odpowiednio do kardiologa lub neurologa.
Zobacz: Badanie poziomu magnezu
Warto pamiętać, że przedłużającego się zmęczenia, zawrotów głowy czy kołatań serca nie powinno się tłumaczyć wyłącznie niedoborem magnezu. Zadaniem diagnostyki jest wykluczenie lub potwierdzenie innych chorób, które mogą naśladować objawy hipomagnezemii, np. anemii, zaburzeń tarczycy, deficytu witaminy D czy potasu.
Zobacz także: Anemia – objawy, leczenie, przyczyny i dieta – Grupa LUX MED
Bezpieczna suplementacja magnezu
Podstawą jest zawsze dieta. Produkty bogate w magnez to przede wszystkim pestki dyni, kakao, orzechy, rośliny strączkowe, pełne ziarna oraz zielone warzywa liściaste. Dobrze przyswajalne formy magnezu występują w niektórych wodach wysokozmineralizowanych. Dopiero gdy dieta nie wystarcza, warto rozważyć suplementację.
W preparatach magnezu najczęściej stosuje się formy organiczne, takie jak cytrynian, mleczan czy chelaty aminokwasowe, które są lepiej rozpuszczalne i biodostępne, mniej drażnią jelita i mają niższe ryzyko biegunek. Formy nieorganiczne, np. tlenek magnezu, zawierają więcej pierwiastka w jednej tabletce, ale ich biodostępność jest niższa. Suplement najlepiej przyjmować w mniejszych dawkach podzielonych w ciągu dnia, co poprawia wchłanianie i zmniejsza ryzyko biegunki.
U zdrowych osób z prawidłową funkcją nerek suplementacja zwykle jest bezpieczna, jednak pacjenci z niewydolnością powinni stosować ją wyłącznie po konsultacji z lekarzem, ponieważ nadmiar magnezu może się u nich kumulować. Kardiolodzy zwracają uwagę, że nie można samodzielnie korygować zaburzeń rytmu serca poprzez wysokie dawki suplementów. Podobnie neurolodzy podkreślają, że drżenia czy parestezje mogą wynikać z wielu schorzeń, a nie tylko z niedoboru magnezu, dlatego przed rozpoczęciem intensywnej suplementacji warto ustalić dokładną przyczynę problemu.
Dożylne podawanie magnezu stosuje się wyłącznie w przypadku ciężkiej hipomagnezemii, tężyczki lub zaburzeń rytmu zagrażających życiu i odbywa się ono w warunkach szpitalnych.
Jak samodzielnie zadbać o odpowiedni poziom magnezu?
Wystarczy wprowadzić kilka zmian w codziennym stylu życia. Pomaga zwiększenie ilości naturalnych źródeł magnezu w posiłkach, ograniczenie nadmiaru kawy i alkoholu oraz poprawa jakości snu. Warto także zadbać o nawodnienie i regularną aktywność fizyczną. Jeśli mimo modyfikacji stylu życia objawy utrzymują się przez kilka tygodni, wskazana jest ocena lekarska i ewentualna suplementacja pod kontrolą specjalisty.
Kiedy skonsultować się z lekarzem?
Do lekarza należy zgłosić się zawsze wtedy, gdy objawy są przewlekłe lub utrudniają codzienne funkcjonowanie. Natychmiastowej oceny wymaga nagłe nasilenie kołatania serca, duszność, silne skurcze mięśni czy zaburzenia świadomości. Kardiolog powinien ocenić każdy przypadek podejrzenia arytmii, a neurolog – objawy sugerujące tężyczkę lub drgawki. Wczesna konsultacja pozwala uniknąć powikłań i dobrać odpowiednią formę leczenia.
Podsumowanie
Niedobór magnezu rzadko jest jedyną przyczyną złego samopoczucia, ale bardzo często przyczynia się do nasilenia wielu uciążliwych dolegliwości. Istotne jest połączenie rozsądnej suplementacji z diagnostyką ukierunkowaną na faktyczne przyczyny objawów. Współpraca z internistą, a w razie potrzeby z neurologiem lub kardiologiem, pozwala ocenić, czy problem rzeczywiście wynika z niedoboru magnezu, czy też wymaga szerszego spojrzenia na stan zdrowia.